ESCOLA SUPERIOR DE SAÚDE DE VISEU
CENTRO DE SAÚDE DE TÁBUA
|
Tábua, Junho 2008
ESCOLA SUPERIOR DE SAÚDE DE VISEU
CENTRO DE SAÚDE DE TÁBUA
|
Trabalho realizado no âmbito do Ensino Clínico VI
(Enfermagem Comunitária I) sob a orientação do
Professor Oliveira
Tábua, Junho 2008
SIGLAS
AO - Anti coagulantes orais
DST - Dosagem terapêutica
EAM - Enfarte agudo do miocárdio
FA - Fibrilhação auricular
FE - Tracção de ejecção
ICC - Insuficiência cardíaca congestiva
INR - International Normalized Ratio
LOT - Número do lote
TAO - Tratamento com anticoagulantes orais
TD - Tensão diastólica
TEP - Trombo embolismo pulmonar
TP- Tempo de protrombina
TVP - Trombose venosa profunda
ÍNDICE GERAL
Pág.
| 1 – INTRODUÇÂO ………………………………………………………………………... |
| 2 – Avaliação da qualidade …………………………………………………….. |
| 2.1– IdentificaçãO do problema ................................................................... |
| 2.2 – ANTICOAGULANTES ORAIS (AO) ................................................................. |
| 2.2.1 – Mecanismo de acção ................................................................................... |
| 2.2.2 – Indicações .................................................................................................... |
| 2.2.3 – Efeitos secundários .................................................................................... |
| 2.2.4 – Contra-Indicações ....................................................................................... |
| 2.2.5 – Interacções medicamentosas .................................................................... |
| 2.2.6 – Controlo dos anticoagulantes através do quociente normalizado internacional (INR).................................................................................................... |
| 2.2.7 – Instituição do tratamento com anticoagulantes orais (TAO) .................. |
| 2.2.8 – Situações especiais .................................................................................... |
| 2.2.9 – Alimentação ................................................................................................. |
| 2.2.10 – Exercício Físico ......................................................................................... |
| 3 – Dimensão da qualidade a AVALIAR ........................................................ |
| 4 – UNIDADES DE ESTUDO .................................................................................... |
| 5 – TIPOS DE DADOS .............................................................................................. |
| 6 – FONTE DE DADOS ............................................................................................ |
| 7 – TIPO DE AVALIAÇÃO ........................................................................................ |
| 8 – CRITÉRIOS DE AVALIAÇÃO ............................................................................. |
| 9 – COLHEITA DOS DADOS ................................................................................... |
| 10 – RELAÇÃO TEMPORAL .................................................................................... |
| 11 – SELECÇÃO DA AMOSTRA ............................................................................. |
| 12 – APRESENTAÇÃO DOS RESULTADOS ....................................................... |
| 13 – CONCLUSÃO / MEDIDAS CORRECTORAS ................................................... |
| BIBLIOGRAFIA ......................................................................................................... |
| APÊNDICE – Questionário ........................................................................................ |
| ANEXO 1 – Folheto informativo do CoaguChek PT Test …………………………….. ANEXO 2 – Manual do utilizador do CoaguChek………………………………………. |
ÍNDICE DE QUADROS
Pág.
| Quadro 1 – | Indicações dos anticoagulantes orais ............................................ |
| Quadro 2 – | Interacções medicamentosas dos AO ........................................... |
| Quadro 3 – | Normas para o “ajuste” da dose da Varfarina - INR alvo: 2,3- 3,0 . |
| Quadro 4 – | Factores que influenciam o valor de INR ....................................... |
| Quadro 5 – | Doentes com alto risco tromboembólico ........................................ |
| Quadro 6 – | Legenda do questionário aplicado aos enfermeiros do Centro de Saúde de Tábua ............................................................................. |
ÍNDICE DE TABELAS
Pág.
| Tabela 1 – | Preparação prévia das consultas ................................................... |
| Tabela 2 – | Avaliação do peso .......................................................................... |
| Tabela 3 – | Avaliação da tensão arterial ........................................................... |
| Tabela 4 – | Conhecimento da medicação do utente ......................................... |
| Tabela 5 – | Efectuar ensinos adequados à situação do utente ........................ |
| Tabela 6 – | Fornecer material de leitura ........................................................... |
| Tabela 7 – | Monitorização do INR ..................................................................... |
| Tabela 8 – | Higiene das mãos antes e depois da avaliação ............................. |
| Tabela 9 – | Verificação da higiene das mãos do utente ................................... |
| Tabela 10 – | Retirar um invólucro de tiras de teste do frigorífico e esperar pelo menos 5 minutos à temperatura ambiente ..................................... |
| Tabela 11 – | Verificar se o código que aparece no visor corresponde ao que aparece a seguir ao símbolo LOT no invólucro das tiras de teste.. |
| Tabela 12 – | Picar nos bordos laterais do dedo médio ou anelar utilizando o sistema de punção capilar ............................................................. |
| Tabela 13 – | Massajar a parte exterior até formar uma gota de sangue grande (não apertando nem espremendo) ................................................. |
| Tabela 14 – | Registar o valor no livro fornecido ao utente e que o identifica hipocoagulado ................................................................................ |
ÍNDICE DE GRÁFICOS
Pág.
| Gráfico 1 – | Preparação prévia das consultas ................................................. |
| Gráfico 2 – | Avaliação do peso ........................................................................ |
| Gráfico 3 – | Avaliação da tensão arterial ......................................................... |
| Gráfico 4 – | Conhecimento da medicação do utente ...................................... |
| Gráfico 5 – | Efectuar ensinos adequados à situação do utente ...................... |
| Gráfico 6 – | Fornecer material de leitura ......................................................... |
| Gráfico 7 – | Monitorização do INR .................................................................. |
| Gráfico 8 – | Higiene das mãos antes e depois da avaliação ........................... |
| Gráfico 9 – | Verificação da higiene das mãos do utente ................................. |
| Gráfico 10 – | Retirar um invólucro de tiras de teste do frigorífico e esperar pelo menos 5 minutos à temperatura ambiente ........................... |
| Gráfico 11 – | Verificar se o código que aparece no visor corresponde ao que aparece a seguir ao símbolo LOT no invólucro das tiras de teste |
| Gráfico 12 – | Picar nos bordos laterais do dedo médio ou anelar utilizando o sistema de punção capilar ........................................................... |
| Gráfico 13 – | Massajar a parte exterior até formar uma gota de sangue grande (não apertando nem espremendo) .................................. |
| Gráfico 14 – | Registar o valor no livro fornecido ao utente e que o identifica hipocoagulado .............................................................................. |
1 – Introdução
No âmbito do Ensino Clínico VI – Saúde Comunitária I, foi-nos proposto a realização de um trabalho no Centro de Saúde de Tábua, o qual pretende averiguar a Avaliação da Qualidade das Consultas de Enfermagem a Doentes Hipocoagulados. Assim sendo, foi em torno deste tema que se desenvolveu este trabalho, que nos transmite de uma forma clara, precisa e directa qual terapêutica anticoagulante oral e as múltiplas situações que a exigem tais como fibrilhação auricular, próteses valvulares cardíacas e o tromboembolismo venoso; as principais complicações que advêm da terapêutica anticoagulante oral, tais como a hemorragia, que é determinada pela intensidade do efeito da hipocoagulação, pelas características do doente, pela utilização concomitante de fármacos que interferem com a homeostase e pela duração da terapêutica.
Pretende-se então, que o enfermeiro adeqúe conhecimentos para desempenhar um papel preponderante na educação para a saúde e determinação do INR dos doentes hipocoagulados seguindo determinados procedimentos padrão, com o intuito de fazer um correcto acompanhamento de cada doente e obter assim resultados favoráveis para a saúde do doente hipocoagulado.
Deste modo, com a realização deste trabalho, temos como objectivos:
- Realizar uma breve revisão teórica sobre a temática;
- Elaborar um questionário que contenha os procedimentos padrão;
- Inquirir os enfermeiros sobre as suas práticas no âmbito da consulta dos hipocoagulados;
2 – AVALIAÇÃO DA QUALIDADE
2.1 – IDENTIFICAÇÃO DO problema
Cada vez mais há a necessidade de uniformizar procedimentos em Enfermagem na tentativa de aumentar a qualidade dos cuidados de enfermagem.
Posto isto surgiu a necessidade no Centro de Saúde de Tábua de avaliar o modo de actuação dos diferentes profissionais de enfermagem numa consulta ao doente hipocoagulado.
Surge, por isso, este trabalho de investigação com objectivo não só de uniformizar condutas mas também para servir de base científica para posterior consulta por parte dos profissionais de enfermagem.
2.2. – ANTICOAGULANTES ORAIS (AO)
Os mais usados são os derivados Cumarínicos, Acenocumarol (Sintrom) e a Varfarina (Varfine).
2.2.1 – Mecanismo de acção
Os AO têm uma estrutura semelhante à da vitamina K, antagonizando a acção da mesma na síntese de factores de coagulação II, VII, IX e X, impedindo que a vitamina K se transforme e possa tomar parte na carboxilação hepática (através da qual os factores de coagulação e os inibidores de proteínas passam a proteínas activas capazes de transportar cálcio).
2.2.2 – Indicações
Segundo LAVAREDA, AMARAL e SILVA (2001), as indicações dos AO são:
· Tratamento da trombose venosa profunda;
· Prevenção primária e secundária do tromboembolismo venoso em doentes com insuficiência cardíaca congestiva, imobilização prolongada, neoplasias do pulmão e do aparelho digestivo, doentes com idade superior a 40 anos sujeitos a cirurgia ortopédica, abdominal, pélvica ou toráxica;
· Prevenção de embolismo sistémico em doentes com próteses valvulares cardíacas ou FA (fibrilhação auricular); TVP (trombose venosa profunda); TEP (tromboembolismo pulmonar); FE (fracção de ejecção); EAM (enfarte agudo do miocárdio); ICC (insuficiência cardíaca congestiva).
Quadro 1 – Indicações dos anticoagulantes orais
Fonte: “A anticoagulação oral para cuidados de saúde primários”
2.2.3 – Efeitos secundários
Os mais comuns são as hemorragias principalmente na pele e mucosas do tubo digestivo e sistema urinário.
Na opinião de LAVAREDA, AMARAL e SILVA (2001), a hematúria assintomática é o acidente mais frequente; acontecem ainda equimoses, epistáxis e gengivorragias.
Segundo SÁNCHEZ e SÁNCHEZ (2004), pode ainda ocorrer necrose cumarínica afectando zonas com tecido subcutâneo abundante (nádegas e coxas), sendo necessário suspender a medicação e administrar proteína C reiniciando posteriormente o tratamento lentamente.
Pode ainda haver uma hipopigmentação dolorosa na zona lateral e plantar dos dedos dos pés – síndrome de dedo purpúreo.
Além disto pode acontecer intolerância digestiva, hipersensibilidade, diarreia urticária e embriopatia varfarínica.
2.2.4 – Contra-indicações
ROCA e LÓPEZ (2007) dizem que existem dois tipos de contra-indicações, as absolutas e as relativas.
Absolutas:
· Diáteses hemorrágicas;
· Hemorragia activa, incluindo:
v Úlcera sangrante
v Neoplasias ulceradas
v Retinopatia hemorrágica
· Hemorragia intracraniana prévia ou risco da mesma (tumores, cirurgia);
· Aneurisma intracerebral;
· Aneurisma dissecante;
· Hipertensão arterial grave não controlável (Tensão Diastólica >120).
Relativas:
· Doenças Hepáticas ou renais graves;
· Coagulopatias;
· Cirurgia recente do sistema nervoso central ou oftalmológico;
· História anterior de Hemorragias com AO;
· Úlcera activa;
· Alcoolismo;
· Alteração do estado mental. Falta de colaboração;
· Transtornos psiquiátricos com tendência ao suicídio;
· Gravidez;
· Pericardite com derrame, endocardite bacteriana.
2.2.5 – Interacções medicamentosas
Quadro 2 – Interacções medicamentosas dos AO
Fonte: “A anticoagulação oral para cuidados de saúde primários”(livro)
2.2.6 – Controlo dos anticoagulantes através do quociente normalizado internacional (international normalized ratio, INR)
Segundo ROCA e LÓPEZ (2007), para monitorizar o efeito da terapêutica utiliza-se o INR, obtido a partir do tempo de protrombina (T.P). Realiza-se juntando tromboplastina (factor tecidular) e cálcio a um plasma anticoagulado com citrato. Mede-se o tempo que demora a formar-se o coágulo, este é determinado de forma automática pelos coagulómetros.
Na opinião de BRIGDEN (1997), o INR foi desenvolvido para padronizar os resultados do T.P. A padronização era necessária porque são usadas como reagentes, em todo o mundo, muitas tromboplastinas diferentes para realizar o T.P e elas variam na sua resposta ao efeito coagulante da Varfarina. Isto leva a diferenças importantes, dependendo de o T.P ser referido em segundos ou como razão de T.P.. Actualmente, apenas se utilizam dois intervalos terapêuticos para o resultado do INR. O limite 2,0 a 3,0 é utilizado na maioria das indicações clínicas.
INR (International Normalized Ratio):
“Incorpora um factor de correcção, o Índice de Sensibilidade Internacional (ISI) para cada tromboplastina; A OMS (Organização Mundial de Saúde) designou uma tromboplastina de referência internacional, com um ISI=1;
INR = (tº protrombina da amostra / tº protrombina normal) ISI”
ROCA e LÓPEZ (2007, p.10)
O INR tem como vantagens incluir valores compatíveis entre os laboratórios, proceder a uma dosagem mais regular de Varfarina diminuindo assim o risco de hemorragia ou de trombose e permite relatos mais regulares de ensaios clínicos e outras pesquisas. Para obter o valor do INR pode-se utilizar um coagulómetro portátil, que é de fácil utilização pela equipa de enfermagem. Esta análise requer uma gota de sangue total por punção capilar e a leitura é feita ao fim de 60 segundos. Se o nível de INR for excessivamente baixo (havendo risco trombótico) ou pelo contrário for excessivamente elevado (havendo risco hemorrágico) em relação ao nível desejado, o médico deverá corrigir eventuais desvios e ajustar a dose do medicamento de maneira a voltar ao INR ideal, tendo em conta a situação de risco.
| INR | AJUSTE |
| 1,1 – 1,4 | 1º dia: juntar 10-20% da DST (dose semanal total) |
| Semanalmente: aumentar a DST em 10-20% | |
| Voltar: 1 semana | |
| 1,5 – 1,9 | 1º dia: juntar 5-10% da DST |
| Semanalmente: aumentar 5-10% a DST | |
| Voltar: 2 semanas | |
| 2,0 – 3,0 | Sem alterações |
| Voltar: 4 semanas | |
| 3,1 – 3,9 | 1º dia: diminuir 5-10% da DST |
| Semanalmente: diminuir 5-10% a DST | |
| Voltar: 2 semanas | |
| 4,0 – 5,0 | 1º dia: não tomar a Varfarina |
| Semanalmente: diminuir a DST em 10-20% | |
| Voltar: 1 semana | |
| > 5,0 | Parar a Varfarina até INR 3.0 |
| Voltar: diariamente |
Quadro 3 – Normas para o “ajuste” da dose da varfarina - INR alvo: 2,3- 3,0
Fonte: Avanços em anticoagulação. Postgraduate Medicine
Quadro 4 – Factores que influenciam o valor de INR
Fonte: http://www.roche.com/home/diseases.htm
2.2.7 – Instituição do tratamento com anticoagulantes orais (TAO)
Segundo SÁNCHEZ e SÁNCHEZ (2004), antes de iniciar o tratamento é necessário realizar uma avaliação em cada doente do risco individual de hemorragias que é uma das contra-indicações do medicamento, sobretudo nos indivíduos com mais de 75 anos com fibrilhação auricular, em que a indicação se deve valorizar com cuidado pelo risco de traumatismo doméstico e no exterior, instabilidade ou inexistência de pessoas auxiliares responsáveis, modificação frequente da dieta, hábitos de vida e polimedicação. São necessários exames complementares tais como o ecocardiograma, holter para indicar o tratamento, sendo este geralmente iniciado no hospital. Os riscos modificáveis devem ser avaliados e controlados antes de começar a TAO como por exemplo a ingestão de álcool, doente mau cumpridor, etc.
Quando a necessidade de anticoagulação é urgente, começa-se com Heparina de baixo peso molecular (HBPM) e anticoagulantes orais (Acenocumarol) simultaneamente, normalmente durante o internamento hospitalar, suspendendo a Heparina quando o INR estiver em níveis adequados durante 2 ou 3 dias. No entanto, quando a situação não é urgente, por exemplo, no caso de uma fibrilhação auricular crónica, pode o médico nos Cuidados de Saúde Primários (CSP) iniciar a TAO. Na prática, esta situação dar-se-á em poucas ocasiões nos CSP.
A dose inicial costuma ser de 4mg de Acenocumarol ou de 5mg de Varfarina, sendo prescritas doses menores em pessoas idosas, desnutridas, que apresentem insuficiência hepática ou renal. Posteriormente, realizam-se controlos frequentes (não antes de 4 dias) com ajustes de doses consoante o INR, semanal durante 2 semanas, até existir estabilidade do INR.
É importante realizar um controlo na semana seguinte a qualquer alta hospitalar para avaliar a influência da resposta da TAO às mudanças da dieta, actividade física ou a possibilidade de consumo de tabaco ou álcool.
Terapia de longo prazo:
ROCA e LÓPEZ (2007) dizem que uma vez encontrada a dose que mantém o doente no nível desejado, a periodicidade dos controlos analíticos de INR pode ser de 4 a 6 semanas. Dado que as modificações nas doses não se reflectem no INR até pelo menos 36 horas, os ajustes que são realizados aos doentes que estão fora do intervalo terapêutico devem basear-se na dose total semanal (DTS), e não voltar a realizar um controlo analítico até pelo menos 4 dias depois da mudança de dose. A relação entre a dose de anticoagulantes orais e o INR não é linear, pelo que pequenas variações na DTS podem corrigir o INR.
Na opinião de SÁNCHEZ e SÁNCHEZ (2004), se o INR não está dentro da classe terapêutica há que investigar a causa, por exemplo o esquecimento ou duplicação da dose, infecções, etc.; deve ser corrigida, ajustar provisoriamente a dose nesse dia e depois manter a dose anterior, antecipando o próximo controlo. Se o descontrolo for pequeno (1 ou 2 décimas de INR) é melhor manter a dose e antecipar o próximo controlo. Quando for introduzido um novo fármaco é necessário adiantar o controlo ou introduzi-lo 3 dias antes do controlo pendente.
2.2.8 – Situações especiais
Existem situações especiais nas quais é necessário estar atento, devido ao facto de poderem interferir com o tratamento com anticoagulantes orais.
As mais relevantes são:
a) Cirurgias, extracções dentárias, biópsias e cateterismo:
Diz SÁNCHEZ e SÁNCHEZ (2004) que quando se trata de uma cirurgia programada o doente deve ser controlado no hospital e deve manter um INR de 1.2 ou 1.5, dependendo do risco tromboembólico do doente, sendo considerados os de alto risco os doentes com próteses valvulares, embolismo arterial recente, embolismo em classe não terapêutica, tromboembolismo pulmonar recente ou de repetição. Pode-se administrar 1-2 mg de vitamina K subcutânea e o doente é operado após ter-lhe administrado doses profilácticas de Heparina.
| Dia 4 | Suspender Anticoagulantes orais (AO) |
| Dia 3 | Suspender Anticoagulantes orais |
| Dia 2 | Iniciar Heparina de baixo peso molecular (HBPM) |
| Dia 1 | HBPM |
| Dia 0 | Controlar INR antes da intervenção + Exodontia + HBPM Reiniciar o AO |
| Dia 1 | AO + HBPM |
| Dia 2 | AO + HBPM |
| Dia 3 | AO + HBPM |
| Dia 4 | AO se INR >1,8 |
Quadro 5 – Doentes com alto risco tromboembólico
Fonte: “A Anticoagulantes orais nos cuidados de saúde primários” (livro)
No caso de uma cirurgia menor ou extracções dentárias, a intervenção deve ser realizada no hospital, isto se o doente for de alto risco, sem suspender o tratamento, deve-se realizar um controlo prévio em que se deve manter um INR <3,3. Nos doentes com baixo risco tromboembólico há que reduzir ou suspender a dose 2 ou 3 dias antes, e o INR antes da intervenção deve ser menor que 1,5, voltando às doses normais quando a hemorragia parar, isto é, reinicia a dose de AO depois da intervenção.
Se o doente realizar biópsias cutâneas não é necessário alterar a dose, e deve-se antes obter um INR antes, o qual se deverá encontrar dentro dos limites do normal, e em caso de hemorragia prolongada, pode fazer-se uma irrigação com Ácido tranexâmico.
b) Gravidez:
Os anticoagulantes orais são teratogeneos, já que atravessam a barreira placentária, sendo importante por esse motivo, advertir as mulheres em idade fértil dos riscos antes da gravidez. Como a gravidez é uma contra-indicação para o tratamento com anticoagulantes orais, a mulher deverá iniciar um tratamento com Heparina (incluindo a de baixo peso molecular) antes da concepção, porque a Heparina não atravessa a barreira placentária e portanto pode ser administrada com segurança mesmo durante a gravidez.
“Este tratamento deve ser iniciado durante as primeiras 14 semanas de gravidez, depois introduzir o Acenocumarol até a 36ª semana, altura em que se deve voltar a utilizar a Heparina. Outra opção consiste em manter a Heparina subcutânea em doses terapêuticas durante toda a gestação.”
SANCHÉZ e SANCHÉZ (2004,p.12)
Em caso de parto programado, deve suspender-se a Heparina 24 horas antes para evitar o risco de hemorragia pós-parto.
O aleitamento materno não está contra-indicado, já que o Acenocumarol é segregado numa pequena quantidade no leite materno.
c) Anticoncepcionais orais:
Estes potenciam a acção hipoprotrombinémia do Acenocumarol e podem levar a doença tromboembólica.
d) Anestesia:
A raquianestesia está contra-indicada.
e) Injectáveis:
Habitualmente evita-se administrar por via intramuscular em doentes hipocoagulados pelo possível risco de hemorragia no local da punção.
f) Feridas e traumatismos:
Se a ferida for significativa ou se a hemorragia for abundante o doente deverá ser encaminhado para o serviço de urgências para eventual transfusão sanguínea ou suturar, se necessário. Mesmo que o traumatismo seja mínimo terá sempre que ser comprimido, se for moderado deve ser feita uma ligadura compressiva imediata e mantê-la durante 12 horas tendo em conta a gravidade, havendo o cuidado para não provocar isquémia secundária, e colocar gelo localmente para fazer vasoconstrição e reduzir a hemorragia.
g) Tosse, vómitos e obstipação:
Os vómitos, se ocorrerem imediatamente após a ingestão do Acenocumarol, podem levar a erro do tratamento.
Os laxantes estão contra-indicados, uma vez que aumentam o peristaltismo intestinal, podendo produzir hemorragia intraparietal e obstrução intestinal secundária.
2.2.9 – Alimentação
Há que evitar alterações dos hábitos durante a toma desta terapêutica e essencialmente evitar o aumento da ingestão de alimentos ricos em vitamina K (tomate, peixe, banana, legumes e verduras, como por exemplo brócolos, couve alface, espinafre, nabo, agrião), estes alimentos têm efeitos anticoagulantes.
2.2.10 – Exercício Físico
Evitar desportos de contacto pelo risco de traumatismo.
3– Dimensão da qualidade a AVALIAR
“qualidade pode ser definida como esforço contínuo pela excelência e uma conformidade a especificações ou linhas de orientação” (Davis,1999 cit in Lancaster).
A terapia anticoagulante é utilizada há mais de 60 anos na prevenção e tratamento das doenças trombóticas. No entanto a sua utilização requer o controlo da sua dosagem e monitorização clínica de forma continua pois:
· A dose diária varia muito de individuo para individuo;
· Existe uma curta separação entre a dose insuficiente e excessiva e por isso o aumento ou a redução deve ser prudente;
· Interferências com outros medicamentos;
· Possíveis complicações hemorrágicas apesar de um bom controlo.
Até há bem pouco tempo eram os Hematologistas os responsáveis pela assistência e acompanhamento dentro dos hospitais dos doentes a fazer TAO. Actualmente este acompanhamento tende a ser feito por médicos e enfermeiros dos cuidados de saúde primários.
É importante referir que o inadequado controlo da TAO é ineficaz na prevenção da doença tromboembólica podendo mesmo ter complicações graves e mortais.
Posto isto, o aconselhamento ao doente e controlo analítico do tempo de protrombina por parte da equipa de Enfermagem é fundamental para que o doente faça a terapêutica de forma eficaz minimizando assim as complicações desta.
4 – UNIDADES DE ESTUDO
Com o objectivo de realizar a avaliação da qualidade das consultas de enfermagem nos doentes hipocoagulados utilizou-se como unidade de estudo os Enfermeiros do Centro de Saúde de Tábua.
O período de tempo que se pretende avaliar refere-se aos últimos 3 meses de prestação destas consultas por parte da equipa de Enfermagem.
5 – TIPOS DE DADOS
Este trabalho é baseado em elementos recolhidos através de um questionário tendo como finalidade fazer uma avaliação e consequente análise dos procedimentos padrão que deverão ser realizados nas Consultas a doentes Hipocoagulados.
6 – FONTE DE DADOS
Questionário de auto-preenchimento.
7 – TIPO DE AVALIAÇÃO
Avaliação interna.
8 – CRITÉRIOS DE AVALIAÇÃO
“Qualidade em saúde é o grau em que os serviços de saúde aumentam a probabilidade de resultados de saúde desejáveis e são consistentes com a prática profissional corrente” (Institute of Medicine cit in Rodrigues).
Para a obtenção dos melhores resultados, a utilização dos mesmos procedimentos, técnicas e materiais por parte dos profissionais de enfermagem, revela-se como vector fundamental.
Em todas as consultas de Hipocoagulados devem adoptar-se os seguintes procedimentos:
· Preparar previamente as consultas;
· Avaliar peso (a dosagem da medicação anticoagulante é feita em função do peso do doente e o excesso de peso é um dos factores que diminuem o valor do INR);
· Avaliar tensão arterial (a hipertensão arterial grave não controlável (TD >120) é uma contra indicação absoluta à terapia anticoagulante oral, a hipotensão é um efeito secundário à terapêutica anticoagulante);
· Ter conhecimento da medicação que o utente faz (a acção dos anticoagulantes orais pode ser aumentada ou diminuída quando se ingerem outros fármacos simultaneamente – por exemplo, antibióticos, analgésicos, anti-reumáticos ou anti-gripais);
· Efectuar ensino ao doente (alimentação, medicação anticoagulante, perigos da auto medicação, complicações hemorrágicas, actividade física, monitorizar periodicamente INR, feridas, cirurgia, extracção dentária, gravidez) (estes ensinos são de extrema importância pois a incorrecta toma da medicação anticoagulante não tem qualquer
eficácia e portanto pode ocorrer fenómenos trombóticos, o doente deve estar também informado das complicações da medicação para poder agir);
· Fornecer material de leitura (visto que a capacidade de memorização da informação dada ao utente aumenta quando há informação oral, é associada uma informação escrita e para o utente o material escrito fornecido constitui sempre uma fonte de informação que pode consultar);
· Monitorizar INR:
· Higiene das mãos antes e depois da avaliação (faz parte do manual das boas práticas);
· Verificar higiene das mãos do doente (“lave as mãos cuidadosamente com sabão e água quente”- folheto informativo do CoaguChek PT Test encontra-se em anexo 1);
· Retirar um invólucro de tiras de teste do frigorífico e esperar pelo menos 5 minutos à temperatura ambiente (tempo que a tira demora a atingir a temperatura ambiente (+18º a +32º) - informação de acordo com folheto informativo do CoaguChek PT Test, que se encontra em anexo 1);
· Verificar se o código que aparece no visor corresponde ao que aparece a seguir ao símbolo LOT no invólucro das tiras de teste (informação contida Manual do utilizador do CoaguChek encontra-se em anexo 2);
· Picar nos bordos laterais do dedo médio ou anelar utilizando o sistema de punção capilar (a punção capilar deve ser realizada no bordo lateral do dedo por ser a mais irrigada e a menos sensível.
Deve evitar-se o dedo polegar e indicador por serem os que mais se utilizam no dia a dia - Manual do utilizador do CoaguChek, anexo 2);
· Massajar a parte exterior até formar uma gota de sangue grande –não apertando nem espremendo (não apertando nem espremendo- pois alteram valores do tempo de protombina e ao massajar activa-se a circulação) - Manual do utilizador do CoaguChek, anexo 2);
· Registar o valor no livro fornecido ao utente e que o identifica como hipocoagulado.
9 – COLHEITA DOS DADOS
Os dados são colhidos através da aplicação de um questionário de auto preenchimento aos profissionais de enfermagem incluídos no estudo, onde se pretende determinar a frequência com que realizam os procedimentos comummente aceites.
10 – RELAÇÃO TEMPORAL
Trata-se de uma avaliação retrospectiva, dos procedimentos realizados nos últimos três meses na consulta dos hipocoagulados.
11 – SELECÇÃO DA AMOSTRA
O estudo reporta-se a uma amostra de base institucional com o objectivo do de avaliar a prática das Consultas de Enfermagem a doentes Hipocoagulados. Constitui-se uma amostra composta por Enfermeiros de ambos os sexos incluídos nas várias faixas etárias. Para esta amostra estabelecemos como critério de inclusão ser Profissional de Saúde (Enfermeiro) e como critério de exclusão: os Enfermeiros que não realizam consultas de enfermagem a doentes Hipocoagulados.
Dos 9 Questionários distribuídos recebemos 9, correctamente preenchidos, obtendo uma amostra de 9 sujeitos, o que equivale a 100% do inicialmente previsto.
12 – APRESENTAÇÃO DOS RESULTADOS
Relativamente à Análise dos procedimentos que são efectuados pelos enfermeiros que constituíram a amostra (3 do sexo masculino e 6 do sexo feminino variando a faixa etária dos 30 aos 45 anos) deste inquérito, nas consultas a Grupos de Risco (Hipocoagulados), isolamos cada um deles, analisando a frequência com que este é executado, para posteriormente estabelecermos as medidas correctoras que permitam melhor a prestação de cuidados a estes doentes.
De modo a facilitar a análise de dados, atribuímos à escala de frequência quantitativa, valores qualitativos, sendo eles:
| Escala Qualitativa | Escala Quantitativa |
| Nunca Poucas vezes Ás vezes Muitas vezes Sempre | 1 2 3 4 5 |
Quadro 6 – Legenda do questionário aplicado aos Enfermeiros do Centro de Saúde de Tábua
Tabela nº 1 – Preparação Prévia das Consultas
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 2 | 22 |
| Muitas vezes | 3 | 33 |
| Sempre | 4 | 45 |
| TOTAL | 9 | 100 |
Gráfico nº 1 – Preparação Prévia das Consultas
Relativamente à preparação prévia das consultas, do número total dos enfermeiros inquiridos, 45% (4) referiram que efectuavam a respectiva preparação “sempre”, 33% (3) “muitas vezes” e 22% (2) apenas fazê-lo “às vezes”.
De referir que nenhum dos inquiridos “nunca” as prepara ou prepara “poucas vezes”.
Tabela nº 2 – Avaliação do Peso
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 1 | 11 |
| Às vezes | 2 | 22 |
| Muitas vezes | 1 | 11 |
| Sempre | 5 | 56 |
| TOTAL | 9 | 100 |
Gráfico nº 2 – Avaliação do Peso
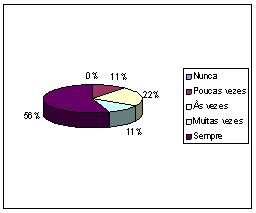
Neste ponto, 56% (5) dos Enfermeiros inquiridos referiram que efectuavam a respectiva avaliação do peso “sempre”, 22% (2) “às vezes” e 11% (1) “muitas vezes”, sendo que a mesma percentagem dos Inquiridos o referiram fazê-lo “poucas vezes”.
Nenhum dos Inquiridos referiu avaliar “nunca”.
Tabela nº 3 – Avaliação da Tensão Arterial
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 2 | 22 |
| Muitas vezes | 0 | 0 |
| Sempre | 7 | 78 |
| TOTAL | 9 | 100 |
Gráfico nº 3 – Avaliação da Tensão Arterial
Quanto à avaliação da Tensão Arterial, verificamos que 78% (7) dos Enfermeiros inquiridos, realizaram esta acção “sempre”, sendo que os restantes 22% (2) referiram efectuá-la “às vezes”.
Nenhum dos Inquiridos referiu avaliar “nunca”, “poucas vezes” e “muitas vezes”.
Tabela nº 4 – Conhecimento da Medicação do Utente
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 2 | 22 |
| Muitas vezes | 4 | 45 |
| Sempre | 3 | 33 |
| TOTAL | 9 | 100 |
Gráfico nº 4 – Conhecimento da Medicação do Utente
Relativamente ao parâmetro “Ter conhecimento da medicação que o utente faz”, 33% (3) referiram ter esse conhecimento “sempre”, 45% (4) “muitas vezes” e 22% (2) referiram ter esse conhecimento apenas “às vezes.”
Nenhum dos inquiridos referiu “nunca” ou “poucas vezes” ter conhecimento da medicação feita pelo utente.
Tabela nº 5 – Efectuar Ensinos Adequados à Situação do Utente
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 3 | 33 |
| Muitas vezes | 2 | 22 |
| Sempre | 4 | 45 |
| TOTAL | 9 | 100 |
Gráfico nº 5 – Efectuar Ensinos Adequados à Situação do Utente
De acordo com o gráfico acima, 45% (4) dos Enfermeiros inquiridos efectuam “sempre” ensinos adequados à situação do utente, 33% (3) “às vezes” e 22% (2) referiram fazê-lo “muitas vezes”, quer estes sejam relativos à alimentação, medicação anticoagulante, perigos da auto-medicação, complicações hemorrágicas, quer a ensinos sobre actividade física, monitorizar periodicamente INR, feridas, cirurgia, extracção dentária e gravidez.
De referir que nenhum dos inquiridos “nunca” ou “poucas vezes” efectuam estes ensinos.
Tabela nº 6 – Fornecer material de leitura
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 1 | 11 |
| Às vezes | 5 | 56 |
| Muitas vezes | 2 | 22 |
| Sempre | 1 | 11 |
| TOTAL | 9 | 100 |
Gráfico nº 6 – Fornecer material de leitura
Quanto ao parâmetro “Fornecer material de leitura”, 56% (5) dos Inquiridos “às vezes” o fazem e 22% (2) cumprem esse procedimento “muitas vezes”. Este, é efectuado ”poucas vezes” e “sempre” pela mesma percentagem de Inquiridos (11%) correspondente na amostra a 1 Enfermeiro.
Nenhum dos inquiridos referiu “nunca” ter fornecido tal material.
Tabela nº 7 – Monitorização do INR
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 0 | 0 |
| Muitas vezes | 0 | 0 |
| Sempre | 9 | 100 |
| TOTAL | 9 | 100 |
Gráfico nº 7 – Monitorização do INR
De acordo com o gráfico acima, todos os Enfermeiros Inquiridos, 100% (9) monitorizam o INR.
Tabela nº 8 – Higiene das mãos antes e depois da avaliação
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 0 | 0 |
| Muitas vezes | 4 | 44 |
| Sempre | 5 | 56 |
| TOTAL | 9 | 100 |
Gráfico nº 8 – Higiene das mãos antes e depois da avaliação
Quanto às boas práticas de higiene, o lavar as mãos antes e depois da avaliação é praticado “sempre” por 56% (5) dos Enfermeiros inquiridos e “muitas vezes” por 44% (4) dos mesmos, sendo 0% a percentagem dos que o executam “nunca”, “poucas vezes” ou “às vezes”.
Tabela nº 9 – Verificação da higiene das mãos do utente
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 0 | 0 |
| Muitas vezes | 2 | 22 |
| Sempre | 7 | 78 |
| TOTAL | 9 | 100 |
Gráfico nº 9 – Verificação da higiene das mãos do utente
Relativamente à “Verificação da higiene das mãos dos utentes” 78% (7) dos Enfermeiros inquiridos executam este procedimento “sempre” e 22% (2) apenas o verificam “muitas vezes”, não havendo qualquer referência a “nunca”, “poucas vezes” ou “às vezes”.
Tabela nº 10 – Retirar um invólucro de tiras de teste do frigorífico e esperar pelo menos 5 minutos à temperatura ambiente
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 1 | 11 |
| Muitas vezes | 2 | 22 |
| Sempre | 6 | 67 |
| TOTAL | 9 | 100 |
Gráfico nº 10 – Retirar um invólucro de tiras de teste do frigorífico e esperar pelo menos 5 minutos à temperatura ambiente
Quanto a retirar um invólucro de tiras de teste do frigorífico e esperar 5 minutos até ser utilizado, 67% (6) dos Enfermeiros inquiridos o fazem “sempre”, 22% (2) “muitas vezes” e 11% (1) “às vezes”.
Nenhum dos inquiridos referiu “nunca” ou “poucas vezes” ter executado esse procedimento.
Tabela nº 11 – Verificar se o código que aparece no visor corresponde ao que aparece a seguir ao símbolo LOT no invólucro das tiras de teste
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 0 | 0 |
| Muitas vezes | 0 | 0 |
| Sempre | 9 | 100 |
| TOTAL | 9 | 100 |
Gráfico nº 11 – Verificar se o código que aparece no visor corresponde ao que aparece a seguir ao símbolo LOT no invólucro das tiras de teste
Neste ponto, todos os Enfermeiros Inquiridos, 100% (9) verificam a correspondência dos códigos existentes no visor e no invólucro das tiras de teste.
Tabela nº 12 – Picar nos bordos laterais do dedo médio ou anelar utilizando o sistema de punção capilar
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 2 | 22 |
| Muitas vezes | 1 | 11 |
| Sempre | 6 | 67 |
| TOTAL | 9 | 100 |
Gráfico nº 12 – Picar nos bordos laterais do dedo médio ou anelar utilizando o sistema de punção capilar
De acordo com o gráfico acima, 67% (6) dos Enfermeiros inquiridos “sempre” picam o utente nos bordos laterais do dedo médio ou anelar utilizando o sistema de punção capilar, 22% (2) o fazem “às vezes” e apenas 11% (1) executa-o “muitas vezes”.
Nenhum dos inquiridos referiu “nunca” ou “poucas vezes” ter executado esse procedimento.
Tabela nº 13 – Massajar a parte exterior até formar uma gota de sangue grande (não apertando nem espremendo)
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 3 | 33 |
| Muitas vezes | 3 | 33 |
| Sempre | 3 | 34 |
| TOTAL | 9 | 100 |
Gráfico nº 13 – Massajar a parte exterior até formar uma gota de sangue grande (não apertando nem espremendo)
Quanto ao parâmetro “Massajar a parte exterior até formar uma gota de sangue grande (não apertando nem espremendo)”, 34% (3) dos Inquiridos fazem-no “sempre”. Este, é efectuado “muitas vezes” e “às vezes” pela mesma percentagem de Inquiridos (33%) correspondente na amostra de 3 Enfermeiros, não havendo qualquer referência a “nunca” ou “poucas vezes”.
Tabela nº 14 – Registar o valor no livro fornecido ao utente e que o identifica hipocoagulado
| Frequência | Nº de Enfermeiros | % |
| Nunca | 0 | 0 |
| Poucas vezes | 0 | 0 |
| Às vezes | 0 | 0 |
| Muitas vezes | 0 | 0 |
| Sempre | 9 | 100 |
| TOTAL | 9 | 100 |
Gráfico nº 14 – Registar o valor no livro fornecido ao utente e que o identifica hipocoagulado
Relativamente a Registar o valor no livro fornecido ao utente hipocoagulado 100% (9) dos Enfermeiros inquiridos executa este procedimento.
13 – CONCLUSÃO / MEDIDAS CORRECTORAS
Dos itens que foram abordados neste inquérito verificou-se que apenas a “Monitorização do INR”, a “Verificação da correspondência dos códigos no visor e no invólucro das tiras de teste” e o “Registo do valor no livro fornecido ao doente hipocoagulado”, eram sempre efectuados pela totalidade dos Enfermeiros inquiridos.
Sendo assim, através desta avaliação, os restantes itens são identificados como pontos críticos do processo, pelo que, seria importante a realização de uma reunião com a equipe de enfermagem (que procura sempre o mais alto nível de qualidade nos cuidados que presta), para determinação dos parâmetros para a realização das consultas de doentes hipocoagulados, assim como a sua fundamentação, de modo a rectificar, reorientar, ou melhorar as práticas, tendo em vista a obtenção de mais ganhos em saúde e o aumento da satisfação dos utilizadores.
Para isso, e em forma de síntese, seguidamente reforçamos a importância de determinados itens, assim como a sua fundamentação.
Em particular, o ponto “Preparar previamente as consultas” é executado “sempre” na taxa de 45%, “muitas vezes” na taxa de 33% “às vezes” na taxa de 22%, assim sendo, consideramos que deve incentivar-se à preparação prévia das mesmas para que se obtenham maiores taxas de eficácia e eficiência na realização das referidas consultas.
Quanto ao ponto “Avaliar peso” 56% dos Enfermeiros inquiridos referiram que efectuavam a respectiva avaliação “sempre”, 22% referiram fazê-lo “às vezes” e 11% “muitas vezes” e “poucas vezes”. Esta avaliação é de extrema importância pelo facto de o peso influenciar a dosagem da medicação do utente (por exemplo,
um utente que apresente excesso de peso, poderá apresentar valores baixos do INR, sendo necessário ajustar a dose de medicação) (Agência Europeia do Medicamento e Roche® ).
O item “Avaliação da Tensão Arterial”, é realizado “sempre” por 78% dos Enfermeiros inquiridos, sendo que os restantes 22% o fazem “às vezes”. Esta avaliação deve ser feita devido ao facto de a Hipotensão ser um sinal inicial de hipersensibilidade à medicação anticoagulante.(Agência Europeia do Medicamento).
No item “Ter conhecimento da medicação que o utente faz”, 33% dos Enfermeiros referiu conhecer “sempre”, 45% “muitas vezes” e 22% apenas “às vezes.” É claro que o conhecimento da terapêutica de cada utente é imprescindível, tendo em conta, os efeitos da mesma na evolução clínica do mesmo. Cabe aos profissionais de saúde, especialmente aos Enfermeiros, avaliar o modo como os utentes efectuam a administração e o controlo da terapêutica, avaliar o conhecimento que os utentes possuem quanto aos efeitos e modo de acção da mesma. Só deste modo será possível dirigir os utentes para um uso benéfico e seguro da terapêutica a realizar.
Também, é importante o conhecimento da medicação que o utente faz, uma vez que a acção dos anticoagulantes orais pode ser aumentada ou diminuída quando se ingerem outros fármacos. Esta situação, por sua vez, pode conduzir a um aumento ou diminuição no tempo de protrombina, fazendo oscilar os valores do INR. Quaisquer outros fármacos só devem ser ingeridos após consulta e de acordo com o médico. Se se ingerirem outros fármacos, recomenda-se a verificação do tempo de protrombina com mais frequência e proceder ao consequente ajuste da medicação anticoagulante de acordo com as recomendações do médico. (folheto informativo Coagucheck PT Test)
Quanto ao procedimento “Efectuar ensino ao doente (alimentação, medicação anticoagulante, perigos da auto-medicação, complicações hemorrágicas, actividade física, monitorizar periodicamente INR, feridas, cirurgia, extracção dentária, gravidez)” apenas 45% dos Enfermeiros inquiridos efectuam “sempre” ensinos adequados à situação do utente, 33% “às vezes” e 22% fazê-lo “muitas vezes”. Este procedimento é, sem dúvida, essencial tanto para a prevenção de novas complicações como para incentivar o utente ao auto-cuidado e adesão à terapêutica. (“Anticoagulantes orais nos cuidados de saúde primários” (livro)).
Relativamente a “Fornecer material de leitura” 56% dos Inquiridos fazem-no “às vezes” e 22% “muitas vezes”. Os restantes referiram efectuá-lo apenas ”poucas vezes” ou “sempre” com uma amostra de 11%. É fundamental a sua importância com o intuito de reforçar a informação previamente fornecida, esclarecer aos utentes algumas dúvidas que possam surgir em determinada altura através da sua consulta, incentivar os utentes ao seu auto-controlo, informar acerca de medidas preventivas para eventuais complicações tardias. Sempre que o utente se demonstrar receptivo deverá ser feita a distribuição de informação sob a forma de panfletos, cartazes, folhetos…
O item “Higiene das mãos antes e depois da avaliação” é praticado “sempre” por 56% dos Enfermeiros e por 44% “muitas vezes”. Este ponto é, obviamente, de uma importância extrema, todos os Enfermeiros devem efectuar a lavagem das mãos entre qualquer consulta através das boas práticas de higiene, e sabem que a mesma é essencial para evitar a transmissão de infecções.
Quanto ao ponto “Verificar a higiene das mãos do utente” 78% dos Inquiridos efectuam-no “sempre” sendo que os restantes 22% o fazem “muitas vezes”. A importância da verificação da higiene das mãos do utente advém do facto de através dela se reflectir o cuidado que cada utente tem com a sua higiene no acto da monitorização do INR e de esta poder influenciar de alguma forma os resultados obtidos. (folheto informativo do CoaguChek PT Test);
“Retirar um invólucro de tiras de teste do frigorifico e esperar pelo menos 5 minutos à temperatura ambiente” é realizado “sempre” por 67% dos Enfermeiros, 22% “muitas vezes” e 11% “ás vezes”. A sua realização é de extrema importância uma vez que a tira do teste deve atingir a temperatura ambiente (+18ºC a +32ºC). (folheto informativo do CoaguChek PT Test). Se este procedimento não for cumprido, o contacto do sangue com a tira de teste fria, vai induzir à alteração dos resultados, e consequentemente a uma diminuição do tempo de coagulação do sangue. (informação fornecida por profissionais de Saúde)
Relativamente a “Picar nos bordos laterais do dedo médio ou anelar utilizando o sistema de punção capilar” 67% dos Inquiridos executa-o “sempre”, 22% “muitas vezes” e 11% apenas “ás vezes”. A punção capilar deve ser realizada no bordo lateral do dedo por ser a mais irrigada e a menos sensível. Deve evitar-se o dedo polegar e indicador por serem os que mais se utilizam no dia a dia. (Manual do utilizador do CoaguChek).
Por último o item “Massajar a parte exterior até formar uma gota de sangue grande (não apertando nem espremendo)” é efectuado “sempre” e “muitas vezes” pela mesma percentagem de 33% e “às vezes” por 34% dos Enfermeiros inquiridos. Deve-se massajar sem apertar nem espremer, para evitar um afluxo sanguíneo repentino ao local da lesão e o consequente aumento do tempo de coagulação. Para além disso, o facto de apertar ou espremer, pode resultar numa lesão de elementos sanguíneos, tornando erróneo o resultado do teste (valores falsos negativos) – segundo a Roche®, Manual do utilizador da CoaguChek e profissionais de saúde.
BIBLIOGRAFIA
ROCA, R; LÓPES, N. – A anticoagulação oral para cuidados de saúde primários. Roche
ESCOLA SUPERIOR DE SAÚDE DE VISEU – Guia de elaboração de trabalhos escritos. 1996. Acessível na Biblioteca da Escola Superior de Saúde de Viseu, Viseu, Portugal.
SÁNCHEZ, Mª.M Gómez; SÁNCHEZ, Mª.C Gómez – Pathos, Formação médica contínua em cuidados primários. Lisboa: Publicação Mensal. Ano XX, nº 3, Março 2004. p.5 - 12.
BRIGDEN, Malcolm L – Postgraduate Medicine, Anticoagulação oral: Avanços em anticoagulação. Algés. Vol.8,nº4. Novembro 1997.p.22 - 23
LLOBET, Josep M.ª Vilaseca; ARDERIU, Elisenda Sant – Postgraduate Medicine, Anticoagulação oral: Selecção de temas práticos para o exercício diário da medicina. Algés. Vol.21,nº4. Março 2004.p.95 - 96.
Disponível em www.: < URL: http:// www. roche.pt
Disponível em www.: < URL: http://www.emea.europa.eu/
ABRAMS, Anne Collins – Farmacoterapia clínica, Princípios para prática de enfermagem.7ª edição. São Paulo: Guanabara Koogan, 2006.
LAVAREDA, Cristina; AMARAL, Antónia Pinto; SILVA, José – Servir, Procedimentos de enfermagem no uso de terapêutica anticoagulante. Lisboa. Vol.nº44 – nº1. Janeiro/ Fevereiro 1996. p.46.
STANHOPE, Márcia; LANCASTER, Jeanette – Enfermagem comunitária: promoção da saúde de grupos, famílias e indivíduos. 4ª edição. Lisboa: Lusociência, 1999.
RODRIGUES, A.; - Melhoria contínua da qualidade - VII Curso de Mestrado em Saúde Pública – Faculdade de Medicina da Universidade de Coimbra
APÊNDICE – QUESTIONÁRIO
Nos últimos 3 meses, na consulta de enfermagem a utentes hipocoagulados, com que frequência realizou os seguintes procedimentos?
LEGENDA: 1- Nunca; 2- Poucas vezes; 3- Às vezes; 4- Muitas vezes; 5- Sempre
ANEXO 1
FOLHETO INFORMATIVO DO COAGUCHEK PT TEST
ANEXO 2













![clip_image018[1] clip_image018[1]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEhYmwF1ydtPxUnb0HVtR2Ln7FO8e5gis4aj23-fiRp6f0C9vFlbu1i1TUpCYcP4edJF3-Df-b1Fo9UtcANPYJSvwwnaJhmFL_jxQKIqTe9yU9OjrdFBq-_nHSMCHEYAM1PmdHfAMF4m-pwF/?imgmax=800)







